Médico de Varizes: Dr. Alcides Vogel
Alcides André Dezordi Vogel é médico angiologista clínico, cirurgião vascular e endovascular. Graduado pela Universidade Federal de Santa Maria (1994), no presente momento, também atua como preceptor docente do departamento médico da UFSM e é responsável pelo Serviço de Procedimentos Endovascular Extracardios do Hospital Universitário de Santa Maria (HUSM).
Médico de varizes
Como médico angiologista clínico, o Dr. Alcides Vogel é capacitado para detectar e tratar doenças circulatórias ainda na fase inicial, o que possibilita a aplicação de medidas de prevenção, a fim de evitar a necessidade de intervenções cirúrgicas. Já como cirurgião vascular e endovascular, é habilitado para realizar métodos invasivos para correção dessas doenças. A união das duas especialidades proporciona aos seus pacientes o conforto de obter todas as fases do tratamento para varizes com um só profissional.
Assim, desde o ano de 1999, o Dr. Alcides Vogel vem exercendo com notoriedade e êxito o diagnóstico e tratamento de doenças venosas e arteriais. Por intermédio das técnicas desempenhadas ao longo dos anos, sua atuação tem proporcionado a milhares de pacientes o reestabelecimento da qualidade de vida, perdida em decorrência das patologias ocasionadas pelo mau funcionamento do sistema circulatório. Até o primeiro semestre de 2020, mais de dez mil pessoas que buscaram o consultório do Dr. Alcides Vogel foram atendidas.
Tratamentos para varizes
Reafirmando o seu compromisso com o bem-estar dos seus pacientes e com a Angiologia, a partir de 2014 o Dr. Alcides Vogel passou a realizar cirurgias de varizes a laser, tornando-se o pioneiro da técnica na cidade de Santa Maria, no Rio Grande do Sul. Ainda no que se refere a inovação, também realiza os demais novos procedimentos disponíveis no mercado:
- Escleroterapia com espuma
- Escleroterapia a laser
As técnicas mencionadas priorizam a eficácia no tratamento e garantem resultados menos invasivos ao paciente, que pode retornar às suas atividades em poucas semanas.
REFERÊNCIAS
As varizes podem desencadear outras doenças?
As varizes vão além de um problema estético, o fluxo sanguíneo nas pernas é importante para o funcionamento saudável do corpo. Se os devidos cuidados não forem tomados e a busca por um tratamento adequado for feito, existem riscos associados às varizes. Você já deve saber que o problema de varizes é crônico e por isso exige tratamentos específicos e constantes.
As complicações deixam o paciente incapaz de realizar atividades cotidianas, podendo se agravar ao decorrer do tempo e até mesmo desenvolver tromboflebites e embolias, correndo risco de vida. Entretanto, mesmo estas varizes de maior gravidade podem ser tratadas com técnicas modernas que realizam a sua correção com mínimas cicatrizes e marcas.
A falta de tratamento adequado quando o assunto é varizes pode aumentar riscos, ainda mais se as varizes são do tipo 4, o nível mais avançado e grave da doença. É nesse nível que sérias complicações podem surgir, como por exemplo tromboflebites, úlceras, trombose venosa profunda, eczema venoso, fibrose e embolia pulmonar. Normalmente os pacientes que apresentam estas doenças o problema está presente há longo tempo.
Principais doenças que as varizes podem desencadear:
- Tromboflebite
É uma inflamação superficial de uma ou mais veias, é causada por um coágulo sanguíneo e normalmente ocorre nas pernas ou em outras partes inferiores do corpo. Os coágulos de sangue são causados por inúmeras razões, basicamente por qualquer motivo que impeça o fluxo sanguíneo adequado. A tromboflebite em algumas situações pode facilitar o desenvolvimento de trombose, por tudo isso é fundamental tratar as veias doentes, e dar a devida atenção para este problema de saúde.
- Trombose Venosa Profunda (TVP)
A Trombose Venosa Profunda (TVP) pode ter várias causas, mas a principal delas são as varizes. É uma doença grave, que tem como característica a formação de coágulos no interior das veias profundas da perna. As pessoas com varizes possuem mais risco de desenvolver trombose das veias, porque a dilatação das veias varicosas dificulta o fluxo sanguíneo, o que favorece a formação dos trombos. Uma de suas principais consequências a curto prazo é a Embolia de Pulmão, que pode levar à morte se não tratada.
- Embolia Pulmonar
A Embolia Pulmonar ocorre quando um pedaço do coágulo que se formou no interior das veias da perna se solta e atinge os vasos sanguíneos dos pulmões. Conforme o tamanho do coágulo que se desprendeu e da área atingida do pulmão, a pessoa pode não sobreviver. No caso de varizes, embora possa ocorrer a Embolia Pulmonar é uma rara ocorrência.
- Eczema Venoso
A dificuldade do sangue de circular corretamente provoca também a inflamação da pele, com o aparecimento do eczema venoso. A pele fica irritada, com coceira, descama e consequentemente inflama. É um problema provocado pelas varizes, que incomoda e traz desconforto para o paciente.
É importante procurar um especialista para ter um diagnóstico preciso e buscar por um tratamento adequado. Existem algumas medidas preventivas que podem ser utilizadas para minorar a tendência no desenvolvimento das varizes.
Lembre-se que a prevenção é o melhor caminho.
Dor nas pernas pode ser sinal de varizes?
As varizes começam a surgir quando as válvulas das veias param de funcionar, elas que são responsáveis por regular a passagem de sangue no organismo e fazê-los retornar ao coração, o que causa as deformações e saliências nas pernas. Os nossos vasos sanguíneos diferenciam-se em veias e artérias, as veias carregam o sangue pobre em oxigênio para o coração e depois para o pulmão e as artérias levam o sangue rico em oxigênio para os tecidos e órgãos do corpo.
Como já falamos aqui no blog, a questão genética é o principal fator que influencia no aparecimento das varizes, como também a gravidez no caso das mulheres, e excesso de peso, unido ao grande na mesma posição.
Dores nas pernas podem ser um sinal de varizes?
A maioria das pessoas pensa que não, mas as fortes dores ou dores esporádicas nas pernas são um sinal de alarme para inúmeros problemas de saúde. Os problemas são diversos, e as várias patologias que afetam os membros inferiores e que muitas vezes são interpretadas como simples cansaço do dia a dia.
Fique atento, dores nas pernas podem ser uma consequência da má circulação, o que costuma afetar principalmente idosos e pode surgir em qualquer hora do dia, e costuma piorar se a pessoa permanecer durante muito tempo na mesma posição, sentado ou em pé. Os pés e os tornozelos podem ficar inchados e roxos, o que indica dificuldade no retorno do sangue para o coração.
No início de uma nova série de exercícios, ou se você era sedentário e começou a praticar atividades recentemente, as dores nas pernas são normais. Mesmo que o fenómeno não seja totalmente compreendido, as teorias mais aceites atribuem essas dores a microfraturas nas fibras musculares causadas pelo exercício, mas que serão reparadas, levando ao desaparecimento das dores em poucos dias e com a renovação das atividades.
Porque os sintomas das varizes aparecem?
Para o sangue retornar ao coração o meio usado são as veias, que impulsionam a bomba muscular das panturrilhas, e possuem válvulas que impedem o sangue de fazer o caminho inverso, ou seja, voltar para as extremidades, como por exemplo os pés. Quando as válvulas não funcionam bem e estão doentes, a circulação sofre e o sangue começa a se acumular dentro das veias, fazendo com que elas dilatem, surgindo as dores nas pernas e outros sintomas, como:
- Queimação
- Sensação de peso nas pernas
- Formigamento
- Edema persistente nos tornozelos e pés
- Cãibras noturnas
- Coceiras na região
Existem casos mais graves e que acarretam doenças mais graves, já nestes, aparecem manchas escuras nas pernas e nos pés, escamações da pele e úlceras. Como a doença é progressiva, uma variz que, aparentemente, é inofensiva, pode evoluir e causar complicações. Por isso é necessário procurar um médico especialista em cirurgia vascular assim que elas surgem. O quanto antes o tratamento é realizado, mais rápida é a recuperação.
É normal surgir varizes em outras partes do corpo?
As varizes são veias dilatadas e deformadas que costumam surgir principalmente nos membros inferiores, mas também podem aparecer em qualquer parte do corpo. Esse tipo de deformação compromete a função dos vasos sanguíneos de levar o sangue de volta ao coração.
É nos membros inferiores que está a maior dificuldade de retorno sanguíneo, sendo que ele flui contra a gravidade, e é através de um sistema de válvulas no interior das veias, que facilita esse retorno. Após o impulsionamento do sangue para cima, as válvulas se fecham para que ele não volte.
E é ao decorrer do tempo e com o trabalho contínuo contra a gravidade, que provoca um desgaste dessas válvulas e estruturas das veias, a pressão aumenta na perna e, consequentemente, as veias dilatam. E é essa dilatação e deformação das veias que é denominada de varizes.
As pessoas que tem na genética problemas de varizes, possuem o tecido que constitui a válvula geneticamente mais fraco, perdendo a elasticidade, o que por consequência gera a dilatação da veia mais facilmente do que nas pessoas que não possuem essa herança genética.
Além das pernas
É difícil, e de certa maneira incomum, mas o desenvolvimento de varizes em outras partes do corpo podem sim ocorrer em algumas pessoas. Apesar disso, essas ocorrências são específicas e podem variar.
Uma região que também pode desenvolver varizes é a área do rosto, mas é ainda mais infrequente. Nessa região o mais comum é o aparecimento de “vasinhos”, que não tem nenhuma relação com o desenvolvimento nas pernas.
Como funciona o tratamento de varizes em outras áreas do corpo
Em relação aos “vasinhos” desenvolvidos no rosto, o tratamento deve ser feito apenas com laser transdérmico, que é um tipo de luz específica, sendo aplicada sobre a pele seletivamente absorvida pelo sangue, aquecendo-o sem aquecer os tecidos ao redor, ou seja, é um tipo de escleroterapia térmica. Funciona aquecendo o sangue (a altas temperaturas) e causando a contração e, consequentemente, a oclusão do vaso.
A surgimento de varizes nos membros superiores são incomuns porque neles o sangue flui espontaneamente, sem pressão muito elevada no retorno, já que os braços estão na altura do coração.
Mito ou Verdade sobre as varizes
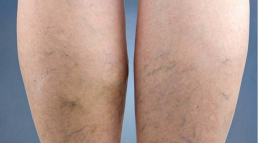
As varizes são veias dilatadas, que podem ser de pequeno, médio ou grande calibre. O surgimento das varizes nas pernas e decorrente das veias doentes da superfície dos membros inferiores, que se tornam progressivamente dilatadas, alongadas e tortuosas. As veias das pernas possuem válvulas que abrem e fecham para que o sangue que chega na região dos membros inferiores consiga retornar até o coração, então quando doentes essas veias não conseguem bombear o sangue de volta para o coração, e acabam tornando-se varizes.
Existem muitos mitos e verdades sobre as varizes, vejamos abaixo alguns exemplos:
Costumam se desenvolver com mais frequência nas mulheres?
VERDADE. A gravidez é a maior responsável pelas varizes nas mulheres. Um dos fatores que influenciam as futuras mamães a desenvolver varizes é hormonal, a progesterona aumenta a dilatação de todas as veias do organismo, e quem tem predisposição genética aumenta ainda mais as chances de ter varizes. Outro fator é o hiperfluxo, consequência do aumento do fluxo de sangue nas veias uterinas e ovarianas. Para minimizar o problema, a recomendação é o uso de meias de compressão a partir do segundo mês de gravidez.
E está correto dizer que a gravidez não é a única causa para o desenvolvimento de varizes nas mulheres, o uso de anticoncepcional é outro influenciador.
As varizes são causadas por ficar em pé o dia todo
MITO. Muitas pessoas acreditam que se trabalharem de pé, durante longos períodos de tempo, estarão mais propensas a desenvolver varizes, mas isto não é necessariamente verdade. Enquanto pessoas que ficam o dia todo em pé, tais como comissárias de voo, podem se sentir mais incomodadas por suas varizes, porém ficar em pé por muito tempo não foi provado como causa de varizes, e sim agravante e sintomático.
Os sintomas são apenas mais aparentes se você não está em movimento.
Usar salto alto influencia no desenvolvimento das varizes?
VERDADE. Se o salto alto for usado excessivamente, todos os dias durante anos, a pessoa poderá desenvolver varizes por conta disso. O problema acontece porque há um encurtamento da musculatura da panturrilha, que é a região responsável por devolver o sangue para o coração.
Só pessoas mais velhas e idosos podem desenvolver varizes?
MITO. Pode afetar homens e mulheres de todas as idades, não existe regra que determine a idade exata que isso pode ocorrer. Elas costumam aparecer com mais frequência em pessoas de meia idade, devido ao processo natural do organismo. No entanto, as varizes podem se desenvolver ainda na adolescência, que é quando o corpo está em transformação, e em processo de transição para a fase adulta.
Varizes tem cura?
MITO. Infelizmente, as varizes não tem cura. Elas podem ser tratadas e, felizmente, o tratamento é eficaz em aliviar os sintomas e diminuir a sua aparência. Mas fique ciente de que elas podem reaparecer depois de algum tempo. O que nada impede de continuar o tratamento.
Exercícios aeróbicos ajudam a evitar varizes.
VERDADE. É o tipo de exercício mais indicado e recomendado. Caminhar, correr, nadar e pedalar, além de outros exercícios aeróbicos, são fundamentais para mexer o corpo e fugir do sedentarismo que é o principal vilão para o surgimento das varizes. Então se exercite, fuja do sedentarismo e tenha uma vida mais saudável.
Depilação causa varizes.
MITO. A depilação pode causar vasinhos nas pernas, o que é diferente de varizes. A depilação provoca o surgimento de vasinhos somente no primeiro ano.
O uso de calças apertadas auxiliam no surgimento das varizes?
VERDADE. As calças apertadas e muito justas comprimem em excesso a região das pernas e coxas, o que dificulta a circulação sanguínea nessa área. Se você costuma fazer viagens longas com frequência, uma dica é usar meias de compressão por baixo da roupa, o que auxilia na circulação na parte inferior do corpo.
Realizar viagens longas contribui para o surgimento das varizes?
VERDADE. Ficar sem se movimentar mais de seis horas prejudica a circulação das pernas. Além disso, manter-se sentada por longo período pode contribuir para o surgimento de varizes. É recomendável que se movimente de hora em hora.
Trauma Vascular
Nas últimas décadas, a incidência de traumas vasculares aumentou devido ao número de acidentes automobilísticos
O trauma vascular é a destruição dos vasos sanguíneos que nutrem importantes áreas do nosso organismo. Esta perda de integridade interrompe o abastecimento de oxigênio para os tecidos, carreado pelo sangue, levando à morte dos mesmos.
Este trauma vascular pode ser causado por acidente de carro ou moto, projétil de arma de fogo e arma branca (faca, vidro, etc). É a segunda causa morte no mundo e a primeira entre a faixa etária até os 40 anos. A isquemia (falta de sangue) dos órgãos ou membros tem um tempo variável de resistência, mas deve ser tratado o mais rápido possível, traduzindo em melhores resultados terapêuticos.
Com facilidade e rapidamente podemos ter o diagnóstico, diagnosticando a presença de hemorragia através da área lesada, hematoma que aumenta de volume e pela diminuição da temperatura e palidez do membro afetado, corroborado pela ausência de pulsos distais à lesão.
Após o diagnóstico o paciente deve ser transferido para uma unidade hospitalar onde tenha cirurgião vascular de plantão, para que se realize a correção da lesão no tempo adequado. Durante este transporte devem-se realizar medidas tais como: compressão do local da ferida e elevação do membro lesado.
Estimativas do Trauma Vascular:
- Incidência é de cerca de 20 para cada 100.000 habitantes.
- 90% dos traumatismos vasculares são decorrentes de ferimentos penetrantes (arma branca, arma de fogo, vidro etc).
- Cerca de 60% das lesões são nos membros, 20% no abdome, 10% no tórax e 10% no pescoço.
- A maioria dos pacientes traumatizados é formada por homens jovens.
Como prevenir o Trauma Vascular?
Por ser um trauma na maioria das vezes causado por acidente de carro ou moto, projétil de arma de fogo e arma branca (faca, vidro, etc) sua prevenção não é específica, porém algumas atitudes que pode evitar são não dirigir em alta velocidade, respeite as sinalizações de trânsito e respeitar o próximo.
Qual o tratamento para o Trauma Vascular?
Podemos ter rapidamente um diagnóstico de trauma vascular, apenas analisando a presença de hemorragia através da área lesada, hematoma que aumenta de volume e pela diminuição da temperatura e palidez do membro afetado, corroborado pela ausência de pulsos distais à lesão.
Durante o transporte do paciente até uma unidade de saúde ou hospital devem-se realizar medidas como:
- Compressão do local da ferida
- Elevação do membro lesado.
É muito importante os cuidados rápidos e efetivos das lesões, porque favorece a reabilitação precoce do paciente. Já as lesões não corrigidas de forma eficaz podem levar a sérias complicações, desde limitações funcionais até a perda do membro.
Pé diabético
O nível elevado de açúcar no sangue pode afetar nervos e a circulação sanguínea das pernas. A lesão dos nervos pode causar formigamentos, agulhadas, queimação e até insensibilidade dos pés. Desta forma, o diabético não sente as lesões e estas pioram e podem se infectar, o que pode levar a amputação de pés e pernas. Pode levar até a amputação dos pés ou pernas.
Os principais sintomas são dores nas pernas, principalmente com exercícios, feridas que não curam, pés inchados, azulados e ressecados.
Estimativas do Pé Diabético:
As complicações decorrentes de pé diabético aumentam constantemente, proporcionalmente ao aumento da prevalência de diabetes na população geral.
- Pacientes com diabetes tem chance de 15 a 30 vezes maior de sofrer uma amputação do membro inferior quando comparados a pacientes não diabéticos.
- 80% das amputações não traumáticas (não decorrentes de traumatismos) ocorrem em pacientes diabéticos.
- A incidência de amputação é de cerca de 50 a 90 para cada 10.000 pacientes com diabetes por ano.
- 25% dos pacientes com diabetes vão sofrer de úlceras de membro inferior em algum momento da sua vida.
- 50% das úlceras/feridas se tornam infectadas e 20% evoluem para amputação do membro.
Como prevenir o Pé Diabético?
Para prevenir o pé diabético você deve controlar o diabetes com alimentação e exercícios físicos, e fazer constantemente exames de sangue para medir a glicemia, além do exame dos pés diariamente em busca de feridas e machucados, caso diabético.
A diabetes mal controlada causa, ao longo do tempo, alterações no sistema nervoso e a pessoa pode perder a sensibilidade dos pés. Ao ter alguma ferida nos pés, ela não sente e essa ferida também não cicatriza. Uma das características do pé diabético é o ressecamento. Se não tratado pode gerar a amputação do membro.
Qual o tratamento para o Pé Diabético?
O pé diabético é uma das complicações mais graves, além de incluir despesas com tratamento, grandes períodos de internação e incapacidades físicas já que em muitas vezes evoluem para a amputação. O tratamento de pacientes com feridas de pé diabético são:
- Restabelecimento da perfusão sanguínea cutânea.
- Cuidados com a ferida.
- Tratar infecções.
- Controle metabólico e tratamento de comorbidades.
- Alívio da compressão e proteção da úlcera.
- Frequentemente trocar os curativos e observar a ferida.
- Manter o ambiente seco e arejado.
Você sabe o que são doenças vasculares?
As doenças vasculares são todas doenças que alteram a integridade dos vasos sanguíneos. Elas podem ser causadas por genética ou herança familiar, por hábitos de vida nocivos ou até pela forma como trabalhamos, medicações e traumas acidentais também podem comprometer nossos vasos.
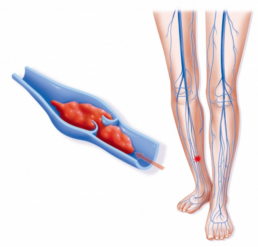
Trombose Venosa Profunda (TVP)
Conhecida como flebite ou tromboflebite profunda a Trombose Venosa Profunda (TVP) é a doença causada pela coagulação do sangue no interior das veias, ou seja vasos sanguíneos que levam o sangue de volta ao coração, em um local ou momento não adequados, devemos lembrar que a coagulação é um mecanismo de defesa do organismo. As veias mais comumente acometidas são as dos membros inferiores (cerca de 90% dos casos). Os sintomas mais comuns são a inchação e a dor.
É um diagnóstico mais frequente em pessoas portadoras de certas condições predisponentes, como o uso de anticoncepcionais ou tratamento hormonal, tabagismo, presença de varizes, pacientes com insuficiência cardíaca, tumores malignos, obesidade ou a história prévia de trombose venosa.
A TVP pode ser de extrema gravidade na fase aguda, causando embolias pulmonares muitas vezes fatais. Na fase crônica, após dois a quatro anos, os principais problemas são causados pela inflamação da parede das veias que, ao cicatrizarem, podem levar a um funcionamento deficiente destes vasos sanguíneos.
Estimativas da Trombose Venosa Profunda:
- A estimativa aponta, de maneira geral, 60 casos de TVP para cada 100.000 habitantes ao ano.
- A proporção entre homem e mulher é semelhante. Alguns estudos mostram razão de 1,2:1 homem para mulher e outros exatamente o inverso. Desta forma aparentemente não há predileção por sexo.
- A TVP é mais comum após os 40 anos de idade, havendo aumento exponencial com a idade.
- Entre 25 e 35 anos a incidência de TVP é de cerca de 30 casos/100.000 pessoas ao ano.
- Entre 70 a 79 anos essa incidência chega a 300-500 casos/100.000 pessoas ao ano.
Como prevenir a TVP?
Evite os fatores de risco como o tabagismo, permanecer sentado, deitado ou em pé por muito tempo, saber ser tem hipercoagulabilidade genética, realizar cirurgias de grande porte, gravidez, estar com câncer ou em tratamento, ter insuficiência cardíaca, entre outros, Os sintomas mais comuns são o inchaço e a dor, então exercícios, medicamentos e uso de meias elásticas podem auxiliar na prevenção.
Qual o tratamento da TVP?
O tratamento para trombose pode ser dividido em três métodos, de diferentes maneiras a ações, como: impedir o crescimento do coágulo sanguíneo, impedir que o coágulo sanguíneo avance para outras regiões do corpo e, assim, evitar possíveis complicações e reduzir as chances de recorrência da trombose.
Existem alguns tratamentos disponíveis para a TVP, como:
- Uso de medicamentos para casos mais graves de tromboses e também de embolia pulmonar, conhecidos como heparina.
- Meias de compressão para melhorar o edema causado pela trombose.
- Inserção de filtros na maior veia do abdômen para impedir que os coágulos sanguíneos se desloquem para os pulmões.
- Diluidores do sangue, como anticoagulantes, que diminuem as chances de haver coagulação do sangue.
Você sabe o que são doenças vasculares?
As doenças vasculares são todas doenças que alteram a integridade dos vasos sanguíneos. Elas podem ser causadas por genética ou herança familiar, por hábitos de vida nocivos ou até pela forma como trabalhamos, medicações e traumas acidentais também podem comprometer nossos vasos.
Vasculite
Em latim “vasculum” significa vaso sanguíneo ou linfático, e “ite” inflamação, o que define o real significado de mais uma das doenças vasculares onde o termo vasculite é a inflamação dos vasos sanguíneos. É uma doença diretamente ligada ao uso de drogas. As vasculites podem ser causadas por vários fatores (ou agentes) sendo os muito comuns os agentes infecciosos como (bactérias, vírus, protozoário, etc) agindo diretamente na parede do vaso.
Ou também podem ser caudados por drogas, sendo agentes como (penicilina, quinina, antibióticos vários, etc). Ultimamente têm sido comum as vasculites, pelo uso de drogas ilícitas (heroína, cocaína, etc). Existe ainda a possibilidade da vasculite ser causada por reações imunológicas ou, finalmente, por mecanismos desconhecidos, atestando assim que a medicina reconhece não ter total domínio sobre este assunto.
Os sintomas da vasculite são febre, fadiga, perda de peso e dores nos músculos e nas articulações. Algumas vezes aparecem lesões na pele (nódulos, enfartamento, púrpura) ou até úlceras cutâneas, geralmente nas pernas ou braços.
Estimativas da Vasculite:
- O índice de reaparecimento da doença é de 40% nos dois primeiros anos após o tratamento.
- As vasculites podem ser primárias, se aparecem subitamente numa pessoa saudável, ou secundárias, se surgem numa pessoa com uma doença de base, como o Lúpus, a Artrite Reumatóide, a Síndrome de Sjögren, Hepatite, Leucemia e Linfomas.
Qual a prevenção para a Vasculite?
Inúmeras drogas (principalmente as ilícitas) e medicamentos podem levar a um quadro de vasculite, então manter hábitos de vida saudáveis é fundamental. Procure ter uma alimentação balanceada e hábitos corretos de higiene ajudam na prevenção, não apenas da vasculite, mas de uma série de outras doenças. Sempre que qualquer sinal estranho apareça no corpo é imprescindível que se busque pela ajuda de um especialista.
Qual o tratamento para a Vasculite?
O tratamento para vasculite tem como objetivo reduzir a inflamação nos vasos sanguíneos. Ele varia de acordo com o tipo e gravidade da doença no paciente, e as condições do órgão afetado. Em alguns casos a pessoa está aparentemente curada, mas os sinais da infecção ressurgem e é necessário retomar o tratamento.
Há vários tipos de vasculite que respondem bem aos medicamentos esteroides para controlar a inflamação. Infelizmente, casos mais graves exigem a prescrição de drogas imunossupressoras e citotóxicas para destruir as células do sistema imunológico que participam do processo inflamatório.
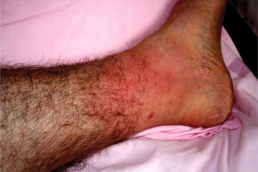
Você sabe o que é Erisipela ou Erisipa?
A erisipela é outra doença vascular, e também é conhecida e chamada de "erisipa" ou febre de Santo Antônio. É através de um processo infeccioso na camada da pele, causado pelo estreptococo (uma bactéria), que os vasos linfáticos são agredidos. Geralmente a porta de entrada dessas bactérias é uma micose interdigital (frieira), mas também pode ser através de pequenos ferimentos na pele.
Algumas vezes, dependendo da maior virulência da bactéria ou da menor resistência do paciente, o quadro pode se complicar com a formação de bolhas e rachaduras da pele, e até a perda da linfa (líquido que circula nos vasos linfáticos).
Read more