Trauma Vascular
Nas últimas décadas, a incidência de traumas vasculares aumentou devido ao número de acidentes automobilísticos
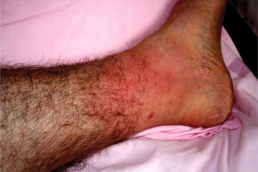
O trauma vascular é a destruição dos vasos sanguíneos que nutrem importantes áreas do nosso organismo. Esta perda de integridade interrompe o abastecimento de oxigênio para os tecidos, carreado pelo sangue, levando à morte dos mesmos.
Este trauma vascular pode ser causado por acidente de carro ou moto, projétil de arma de fogo e arma branca (faca, vidro, etc). É a segunda causa morte no mundo e a primeira entre a faixa etária até os 40 anos. A isquemia (falta de sangue) dos órgãos ou membros tem um tempo variável de resistência, mas deve ser tratado o mais rápido possível, traduzindo em melhores resultados terapêuticos.
Com facilidade e rapidamente podemos ter o diagnóstico, diagnosticando a presença de hemorragia através da área lesada, hematoma que aumenta de volume e pela diminuição da temperatura e palidez do membro afetado, corroborado pela ausência de pulsos distais à lesão.
Após o diagnóstico o paciente deve ser transferido para uma unidade hospitalar onde tenha cirurgião vascular de plantão, para que se realize a correção da lesão no tempo adequado. Durante este transporte devem-se realizar medidas tais como: compressão do local da ferida e elevação do membro lesado.
Estimativas do Trauma Vascular:
- Incidência é de cerca de 20 para cada 100.000 habitantes.
- 90% dos traumatismos vasculares são decorrentes de ferimentos penetrantes (arma branca, arma de fogo, vidro etc).
- Cerca de 60% das lesões são nos membros, 20% no abdome, 10% no tórax e 10% no pescoço.
- A maioria dos pacientes traumatizados é formada por homens jovens.
Como prevenir o Trauma Vascular?
Por ser um trauma na maioria das vezes causado por acidente de carro ou moto, projétil de arma de fogo e arma branca (faca, vidro, etc) sua prevenção não é específica, porém algumas atitudes que pode evitar são não dirigir em alta velocidade, respeite as sinalizações de trânsito e respeitar o próximo.
Qual o tratamento para o Trauma Vascular?
Podemos ter rapidamente um diagnóstico de trauma vascular, apenas analisando a presença de hemorragia através da área lesada, hematoma que aumenta de volume e pela diminuição da temperatura e palidez do membro afetado, corroborado pela ausência de pulsos distais à lesão.
Durante o transporte do paciente até uma unidade de saúde ou hospital devem-se realizar medidas como:
- Compressão do local da ferida
- Elevação do membro lesado.
É muito importante os cuidados rápidos e efetivos das lesões, porque favorece a reabilitação precoce do paciente. Já as lesões não corrigidas de forma eficaz podem levar a sérias complicações, desde limitações funcionais até a perda do membro.
Você sabe o que é Erisipela ou Erisipa?
A erisipela é outra doença vascular, e também é conhecida e chamada de "erisipa" ou febre de Santo Antônio. É através de um processo infeccioso na camada da pele, causado pelo estreptococo (uma bactéria), que os vasos linfáticos são agredidos. Geralmente a porta de entrada dessas bactérias é uma micose interdigital (frieira), mas também pode ser através de pequenos ferimentos na pele.
Algumas vezes, dependendo da maior virulência da bactéria ou da menor resistência do paciente, o quadro pode se complicar com a formação de bolhas e rachaduras da pele, e até a perda da linfa (líquido que circula nos vasos linfáticos).
Read more
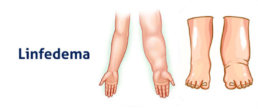
Você sabe o que é Linfedema?
Linfedema é uma doença vascular que atinge 150 mil pessoas por ano no Brasil. É causada por uma obstrução no sistema linfático, ou seja, parte dos sistemas imunológico e circulatório. O linfedema geralmente é causado pela remoção ou lesão de um linfonodo devido ao tratamento de câncer.
É extremamente importante o diagnóstico na fase inicial do linfedema, porque o tratamento e a orientação adequada podem evitar a progressão do linfedema para as formas avançadas e limitantes da doença.
O principal sintoma do problema é o inchaço em um dos braços ou pernas, que pode ser acompanhado de dor e desconforto no local, não tem cura, porém o tratamento pode ajudar bastante. Para aliviar os sintomas e as dores, exercícios físicos, enfaixamento compressivo e drenagem são recomendados.
É uma doença crônica, pode durar anos ou até mesmo a vida inteira do paciente. A doença se manifesta pelo acúmulo de líquido intersticial e alterações teciduais ocasionados por uma insuficiência da circulação linfática. O edema resultante apresenta características próprias que o diferencia daqueles decorrentes de outras manifestações.
Os principais sintomas irão aparecer na pele no paciente, a pele ficará com aspecto de casca de laranja ou pequenos crescimentos e relevos na pele.
Estimativas do Linfedema:
- O linfedema congênito ocorre em 1 a cada 6.000 nascimentos.
- Os linfedemas em pessoas jovens, estão presentes em cerca de 1,8% dos homens e 12,4% das mulheres.
- 20% das mulheres operadas por câncer de mama desenvolvem linfedema secundário do membro superior, sendo fatores de risco a obesidade, radioterapia, disfunção articular do ombro e infecções.
- 20% da população do planeta vive em áreas endêmicas de filariose linfática, portanto, sob risco de desenvolvimento da doença.
- 15% da população mundial possui distúrbios linfáticos.
Como prevenir o linfedema?
Para prevenir e diminuir as chances de avanço da doença, é recomendado drenagem linfática, que, ao estimular o sistema linfático afetado, ajuda no funcionamento de sua função. E além disso existem cuidados básicos, como evitar esforços no braço ou perna afetados, não cruzar as pernas ao sentar e proteger a região de impactos, isto porque os membros inchados ficam mais passíveis de infecções. E até arranhões, picadas de insetos, micoses, podem levar ao agravamento da doença.
Qual o tratamento para o linfedema?
Atualmente não podemos afirmar que existe um melhor método de tratamento do linfedema crônico. Alguns pacientes beneficiam-se através da drenagem linfática manual, que estimula o sistema linfático enfraquecido, através da realização de massagens.
Outros métodos terapêuticos incluem exercícios específicos e localizados, que são realizados com a utilização de meias ou ligaduras de compressão e a utilização de bombas externas para ajudar no movimento dos líquidos ao longo do corpo. Não existe um medicamento que cure o linfedema. A cirurgia poderá ser recomendada para remover o tecido em excesso, se o membro se tornar de tal forma grande e pesado que venha a interferir na capacidade de se mover.
O que são doenças vasculares?
As doenças vasculares são todas doenças que alteram a integridade dos vasos sanguíneos. Elas podem ser causadas por genética ou herança familiar, por hábitos de vida nocivos ou até pela forma como trabalhamos, medicações e traumas acidentais também podem comprometer nossos vasos.
14 perguntas e respostas sobre Varizes com o Dr. Alcides Vogel
1. O que são varizes afinal?
Varizes são veias dilatadas, elas podem ser de pequeno, médio ou grande calibre. As varizes nas pernas são veias doentes da superfície dos membros inferiores, que se tornam progressivamente dilatadas, alongadas e tortuosas.
As veias das pernas possuem válvulas que abrem e fecham para que o sangue que chega na região dos membros inferiores consiga retornar até o coração.
2. Quais são as principais características das varizes?
As varizes são veias dilatadas que geralmente ocorrem na parte mais superficial da pele. Influência genética é a causa mais comum das varizes. Pode-se herdar veias mais frágeis que com a idade e fatores de risco predispõem ao aparecimento das varizes. Queimação e cansaço nas pernas são as principais características de quem sofre com as varizes.
3. Quais são os sintomas das varizes?
Os principais sintomas que afetam pessoas com a doença é, o desconforto na parte inferior das pernas é dor, sensação de pernas mais pesadas, queimação e inchaço. Logo após os sintomas é fundamental consultar um especialista em doenças vasculares.
4. Porque elas normalmente aparecem nas mulheres? Além da gravidez, com certeza deve haver outras causas, certo?
A gravidez é a maior responsável pelas varizes nas mulheres. Um dos fatores que influenciam as futuras mamães a desenvolver varizes é hormonal. A progesterona aumenta a dilatação das veias, de todas as veias do organismo, e quem tem pré disposição genética aumenta as chances ainda mais. Outro fator é o hiperfluxo, quando aumenta o fluxo de sangue nas veias uterinas e ovarianas. Para minimizar o problema, a recomendação é o uso de meias de compressão a partir do segundo mês de gravidez.
E está correto dizer que a gravidez não é a única causa para o desenvolvimento de varizes.
O uso de anticoncepcional e a tendência hereditária, têm influência no organismo para o desenvolvimento do problema. A questão hereditária favorece as varizes, que atinge homens e mulheres igualmente, mas há uma proporção muito maior de mulheres com varizes do que homens, devido ao efeito do hormônio feminino que agrava o problema.
5. Nós temos veias em todo o corpo. Porque as varizes normalmente aparecem apenas nas pernas?
Existem dois tipos de veias nos membros inferiores, as veias superficiais que ficam sob a pele, na camada de gordura e que podem ser visíveis e existem as veias profundas que ficam no meio da musculatura da perna e não são visíveis, e existem ainda as veias comunicantes, que ligam as veias superficiais e profundas.
As válvulas orientam o sangue nas veias dos membros, sempre da veia superficial para a profunda, através da veia comunicante, e impedem que o sangue faça o caminho errado, descendo pelas veias, quando a pessoa está de pé ou sentada.
As artérias levam o sangue do coração para todo o corpo. O sangue então, depois de oxigenar e alimentar as células, retorna para o coração através das veias. Quando a pessoa está em pé ou sentada, o sangue vai para o pé com facilidade, porque o coração impulsiona e, além disso, para baixo é mais fácil. Quando se está em pé parado ou sentado, existe mesmo uma certa dificuldade para o sangue voltar para o coração.
Nas pessoas em que as veias têm válvulas e paredes normais e sãs o sangue aguarda a oportunidade de voltar, sem causar nenhuma alteração. Nas pessoas em que as válvulas estão doentes acontece, então, uma inversão no caminho do sangue, que passa a ir de cima para baixo e da veia profunda para a superficial.
Este fato provoca um aumento do volume sanguíneo dentro da veia superficial, ocorrendo o processo de dilatação e aparecimento das varizes nas pernas.
6. Os famosos "vazinhos", se não tratados, podem virar varizes?
Existem dois tipos de varizes : as chamadas varizes primárias, que aparecem influenciadas pela tendência hereditária e as chamadas varizes secundárias que aparecem por doenças adquiridas no decorrer da vida e são de tratamento mais difícil.
As varizes primárias são as responsáveis pelas antiestéticas linhas vermelhas e azuis (os chamados vazinhos) de diversos tamanhos na perna e também pelas varizes de maior calibre, as varizes apresentam vários formatos, desde pequenos riscos, até grandes arborizações. Podem estar presentes em todos os locais dos membros, atingindo, a coxa, a perna, o glúteo e em alguns casos até a região das costas e são as mais frequentes.
Apesar de ser um problema de saúde e uma doença, estas pequenas veias não causam riscos imediatos, sendo um problema que atinge mais a autoestima do paciente. Por isso geralmente o paciente procura o médico pela questão estética, deste modo chamamos este tipo de varizes de IVIPE: "varizes de importância predominantemente estética".
Mesmo que não seja um problema de saúde no curto prazo, ainda é uma doença a longo prazo, então é importante você procurar um especialista em doenças vasculares, até porque alguns problemas podem acontecer, como sangramentos.
7. O que as varizes me impedem de fazer no dia a dia?
Procure evitar o sol e o calor, por que o sol, a sauna e banhos muito quentes provocam o aquecimento da pele e a passagem de uma maior quantidade de sangue pelos vasos da pele. Se uma maior quantidade de sangue passa pelos vasos superficiais eles se acomodam a essa situação e se dilatam sendo um fator que favorece o aparecimento de vasinhos nas pessoas que são predispostas.
Tenha uma alimentação saudável e balanceada para evitar o excesso de peso. O excesso de peso irá sobrecarregar a circulação sanguínea e provocar o aparecimento das varizes. Ter bons hábitos alimentares é saudável para todo o corpo. O excesso de peso também provoca celulite que está associada as microvarizes e telangiectasias (vasinhos).
8. Se não tratadas, que tipos de complicações a doença pode causar?
As varizes mais simples de serem tratadas são os vasinhos. Com a complicação da situação das veias, pode haver inchaço das pernas e pés, dor e desconforto. Caso esta situação se prolongue por muitos anos, podem aparecer manchas na pele, chamadas de dermatite ocre e que acontece entre 2% e 3% dos pacientes.
Normalmente as complicações são tromboflebites, úlceras de perna, hiperpigmentações, o eczema venoso, as hemorragias, a fibrose, a dermatite ocre, as infecções e o quadro de dor, e a temível, embolia pulmonar. Geralmente são pacientes onde o problema está presente há longo tempo.
Os diversos tipos seguem um grau de evolução, não significa que um grau necessariamente passará ao outro. As varizes tem tendência a piorar, mas cada paciente terá sua história, e não significa, embora seja possível, que o tipo 1 vá virar tipo 4.
9. Quais os tipos de tratamentos que existem contra varizes?
As varizes são evolutivas, significa que se nada for feito há a tendência de que o quadro se agrave e com isso possa haver danos à saúde e qualidade de vida do paciente.
- Cirurgia a laser: eficaz e rápida recuperação, é indicada para pessoas com micro varizes e telangiectasias. E para pessoas com problemas de saúde (problema funcional), com a forma estética, e com complicações que podem aparecer dependendo do grau do tipo de varizes que o paciente apresenta.
- Cirurgia tradicional: 15 a 30 dias para retornar as suas atividades normais, permanência hospitalar de 1 dia.
- Escleroterapia: conhecida como secagem, apresenta maiores taxas de reaparecimento com o tempo.
- Crioescleroterapia: indicada somente para pacientes que apresentam o tipo 1 da doença que seriam os vazinhos. Através de um líquido muito concentrado, chamado esclerosante, é injetado através de micro-agulhas nos vasinhos.
- Microcirurgia: é indicada para pacientes com o tipo 1 e 2, ou seja, pacientes com vazinhos, microvarizes e telangiectasias, tem como principal característica a realização da retirada de uma pequena veia com anestesia local.
10. Quando é necessário intervenção cirúrgica no tratamento das varizes?
As varizes podem ser apenas um problema estético que irá incomodar o paciente e até mesmo uma doença grave que pode prejudicar e influenciar no cotidiano de quem a possui. Com o tempo, essas varizes de grosso calibre podem tornar-se sintomáticas e causar algumas complicações.
As veias muito dilatadas e o fluxo sanguíneo muito lento podem favorecer a formação de um coágulo gelatinoso dentro delas, que as oclui e produz um processo inflamatório e dor intensa.
Procure um especialista em doenças vasculares para um diagnóstico preciso de qual o tipo de varizes você possui. Após identificar a presença de varizes, o tratamento se dá através de intervenções como cirurgia a laser, cirurgia, escleroterapia, crio-escleroterapia e microcirurgia.
11. Qual a diferença entre a cirurgia a laser e a cirurgia tradicional para a remoção das varizes?
A cirurgia de varizes a laser é a forma mais eficaz e rápida para quem procura uma solução para este problema e a maior parte dos casos pode ser submetida ao procedimento. A intervenção cirúrgica a laser é indicada para pessoas com problemas funcionais e com dificuldade de circulação do sangue. A grande vantagem é o pós-operatório que é mais simples e com menos reações e retorno às atividades normais mais cedo.
Já a cirurgia tradicional é um procedimento indicado para portadores de varizes de médio e grosso calibre. Tipos 2, 3 e 4. A necessidade ou não de internação vai depender do tempo de realização do procedimento, e varia da alta no mesmo dia até 1 dia de internação. O tempo de repouso é mais prolongado se comparado ao tempo de recuperação de um paciente que realiza a cirurgia a laser, e pode se estender de 7 a 30 dias.
12. Esse procedimento é perigoso?
Não, este procedimento não é perigoso. Na cirurgia a laser ao invés de retirar as veias de grande calibre como a safena que é retirada na cirurgia tradicional, elas são desligadas do corpo e tratadas por uma microfibra ótica, que transmite o laser.
Neste tipo de intervenção cirúrgica a veia permanece no local, mas inativada, e separada da circulação.
13. Quanto tempo leva para eu me recuperar 100%?
A recuperação da cirurgia de varizes a laser é em um curto tempo após a cirurgia. Enquanto na forma tradicional o paciente demora de 15 a 30 dias para retornar as suas atividades normais, com a cirurgia a laser o retorno às atividades pode ocorrer entre 4 e 7 dias após o procedimento.
14. Ouvi dizer que o procedimento cirúrgico não adianta pois elas voltam, é verdade?
Se a cirurgia for bem feita, e se as veias forem efetivamente tratadas, não voltam. Porém outras veias doentes podem aparecer com o tempo. O que é natural e normal, porque tratamos a consequência e não a causa primária.
Infelizmente não é possível acabar de vez com as varizes, mas o acompanhamento é muito importante e ajudará a prevenir.
O que faz o médico Cirurgião Vascular e Angiologista?
O médico cirurgião vascular e angiologista atua em nível de consulta médica, atendendo patologia tanto arterial ou doença venosa. Dentre as principais podemos citar:
Varizes que podem ser desde veias muito calibrosas que podem até determinar grandes feridas nas pernas. Também, com muita freqüência são atendidos pacientes com queixas estéticas relacionados aos pequenos vasinhos das pernas (MICROVARIZES).
O tratamento pode ser realizado em nível ambulatorial (consultório) com técnicas variadas, desde laser, escleroterapia convencional, escleroterapia com espuma. Dependendo da intensidade e tamanho dos vasos pode haver necessidade de tratamento cirúrgico (a nível hospitalar) na maioria das vezes se utiliza também de uma técnica moderna e inovadora com uso de endolaser (nome laser). Em pacientes que não tenham condições de realizar cirurgia pode ser feito um tratamento com espuma para varizes de grande calibre sem a necessidade de internação hospitalar que determina um ótimo resultado hemodinâmica, mas sem comprometimento de resultado estético.
Outra patologia venosa comum tratada pelo Cirurgião Vascular ou Angiologista é a Trombose Venosa Profunda que pode se manifestar nas mais variadas idades e situações ao longo da vida. Importante salientar que pacientes que estão em tratamentos de doenças crônicas, internação prolongada, jovens que sofreram acidentes de transito com fraturas, pessoas em viagens aéreas prolongadas ( conhecida como Síndrome da Classe Econômica), tem mais chances de adquirir a patologia.
As doenças arteriais mais comuns são aquelas relacionadas ao tabagismo, diabetes e alterações metabólicas com aumento de colesterol e triglicerídeos que estão em sua maioria relacionadas a pacientes de mais idade.
Dentre as patologias arteriais mais comuns podemos citar:
Aterosclerose - oclusão das artérias dos membros inferiores que na maioria das vezes se manifestam por dor ao caminhar (claudicação) pequenas distancias.
Doença obstrutiva em carótidas que muitas vezes podem não ter sintomatologia clínica e o diagnostico é feito através de exames rotineiros como, por exemplo, ecodoppler de carótidas. Também, doenças aneurismáticas (dilatação das artérias) sendo mais comumente tratadas: Aneurisma de aorta; Aneurisma das artérias da perna; Aneurisma das artérias viscerais. O tratamento destas situações podem ser tratadas dependendo de sua intensidade e gravidade com medicamentos ou até mesmo procedimentos invasivos como colocação de stent, cirurgias abertas. Ex. Ponte de safenas.
Sempre que possível se utiliza de técnicas modernas e inovadoras, para assim oferecer uma recuperação mais rápida e com pouquíssimo tempo de internação hospitalar.
Procedimentos realizados:
- Cirurgia de varizes;
- Cirurgia de varizes a laser;
- Microcirurgia estética de varizes;
- Tratamento de varizes sem cirurgia com espuma;
- Escleroterapia com espuma em microvarizes;
- Escleroterapia química em microvarizes;
- Escleroterapia com laser transdérmico de microvarizes (pequenos vasinhos);
- Laser em pequenos vasos da face.
- Angioplastias;
- Angioplastias com implante de stent;
- Arteriografias diagnósticas;
- Tratamento de Aneurisma da Aorta Abdominal com colocação de stent;
- Aneurisma de Aorta Torácica;
- Aneurismas Viscerais com embolização;
- Cirurgia Convencional de Aneurismas;
- Revascularizaçao femoro poplítea;
- Revascularizaçao dos Membros Inferiores.