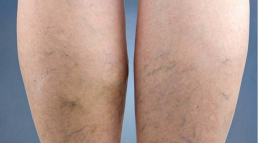
Pé diabético
O nível elevado de açúcar no sangue pode afetar nervos e a circulação sanguínea das pernas. A lesão dos nervos pode causar formigamentos, agulhadas, queimação e até insensibilidade dos pés. Desta forma, o diabético não sente as lesões e estas pioram e podem se infectar, o que pode levar a amputação de pés e pernas. Pode levar até a amputação dos pés ou pernas.
Os principais sintomas são dores nas pernas, principalmente com exercícios, feridas que não curam, pés inchados, azulados e ressecados.
Estimativas do Pé Diabético:
As complicações decorrentes de pé diabético aumentam constantemente, proporcionalmente ao aumento da prevalência de diabetes na população geral.
- Pacientes com diabetes tem chance de 15 a 30 vezes maior de sofrer uma amputação do membro inferior quando comparados a pacientes não diabéticos.
- 80% das amputações não traumáticas (não decorrentes de traumatismos) ocorrem em pacientes diabéticos.
- A incidência de amputação é de cerca de 50 a 90 para cada 10.000 pacientes com diabetes por ano.
- 25% dos pacientes com diabetes vão sofrer de úlceras de membro inferior em algum momento da sua vida.
- 50% das úlceras/feridas se tornam infectadas e 20% evoluem para amputação do membro.
Como prevenir o Pé Diabético?
Para prevenir o pé diabético você deve controlar o diabetes com alimentação e exercícios físicos, e fazer constantemente exames de sangue para medir a glicemia, além do exame dos pés diariamente em busca de feridas e machucados, caso diabético.
A diabetes mal controlada causa, ao longo do tempo, alterações no sistema nervoso e a pessoa pode perder a sensibilidade dos pés. Ao ter alguma ferida nos pés, ela não sente e essa ferida também não cicatriza. Uma das características do pé diabético é o ressecamento. Se não tratado pode gerar a amputação do membro.
Qual o tratamento para o Pé Diabético?
O pé diabético é uma das complicações mais graves, além de incluir despesas com tratamento, grandes períodos de internação e incapacidades físicas já que em muitas vezes evoluem para a amputação. O tratamento de pacientes com feridas de pé diabético são:
- Restabelecimento da perfusão sanguínea cutânea.
- Cuidados com a ferida.
- Tratar infecções.
- Controle metabólico e tratamento de comorbidades.
- Alívio da compressão e proteção da úlcera.
- Frequentemente trocar os curativos e observar a ferida.
- Manter o ambiente seco e arejado.
Você sabe o que são doenças vasculares?
As doenças vasculares são todas doenças que alteram a integridade dos vasos sanguíneos. Elas podem ser causadas por genética ou herança familiar, por hábitos de vida nocivos ou até pela forma como trabalhamos, medicações e traumas acidentais também podem comprometer nossos vasos.
Vasculite
Em latim “vasculum” significa vaso sanguíneo ou linfático, e “ite” inflamação, o que define o real significado de mais uma das doenças vasculares onde o termo vasculite é a inflamação dos vasos sanguíneos. É uma doença diretamente ligada ao uso de drogas. As vasculites podem ser causadas por vários fatores (ou agentes) sendo os muito comuns os agentes infecciosos como (bactérias, vírus, protozoário, etc) agindo diretamente na parede do vaso.
Ou também podem ser caudados por drogas, sendo agentes como (penicilina, quinina, antibióticos vários, etc). Ultimamente têm sido comum as vasculites, pelo uso de drogas ilícitas (heroína, cocaína, etc). Existe ainda a possibilidade da vasculite ser causada por reações imunológicas ou, finalmente, por mecanismos desconhecidos, atestando assim que a medicina reconhece não ter total domínio sobre este assunto.
Os sintomas da vasculite são febre, fadiga, perda de peso e dores nos músculos e nas articulações. Algumas vezes aparecem lesões na pele (nódulos, enfartamento, púrpura) ou até úlceras cutâneas, geralmente nas pernas ou braços.
Estimativas da Vasculite:
- O índice de reaparecimento da doença é de 40% nos dois primeiros anos após o tratamento.
- As vasculites podem ser primárias, se aparecem subitamente numa pessoa saudável, ou secundárias, se surgem numa pessoa com uma doença de base, como o Lúpus, a Artrite Reumatóide, a Síndrome de Sjögren, Hepatite, Leucemia e Linfomas.
Qual a prevenção para a Vasculite?
Inúmeras drogas (principalmente as ilícitas) e medicamentos podem levar a um quadro de vasculite, então manter hábitos de vida saudáveis é fundamental. Procure ter uma alimentação balanceada e hábitos corretos de higiene ajudam na prevenção, não apenas da vasculite, mas de uma série de outras doenças. Sempre que qualquer sinal estranho apareça no corpo é imprescindível que se busque pela ajuda de um especialista.
Qual o tratamento para a Vasculite?
O tratamento para vasculite tem como objetivo reduzir a inflamação nos vasos sanguíneos. Ele varia de acordo com o tipo e gravidade da doença no paciente, e as condições do órgão afetado. Em alguns casos a pessoa está aparentemente curada, mas os sinais da infecção ressurgem e é necessário retomar o tratamento.
Há vários tipos de vasculite que respondem bem aos medicamentos esteroides para controlar a inflamação. Infelizmente, casos mais graves exigem a prescrição de drogas imunossupressoras e citotóxicas para destruir as células do sistema imunológico que participam do processo inflamatório.
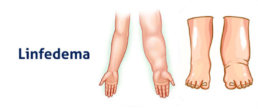
Você sabe o que é Linfedema?
Linfedema é uma doença vascular que atinge 150 mil pessoas por ano no Brasil. É causada por uma obstrução no sistema linfático, ou seja, parte dos sistemas imunológico e circulatório. O linfedema geralmente é causado pela remoção ou lesão de um linfonodo devido ao tratamento de câncer.
É extremamente importante o diagnóstico na fase inicial do linfedema, porque o tratamento e a orientação adequada podem evitar a progressão do linfedema para as formas avançadas e limitantes da doença.
O principal sintoma do problema é o inchaço em um dos braços ou pernas, que pode ser acompanhado de dor e desconforto no local, não tem cura, porém o tratamento pode ajudar bastante. Para aliviar os sintomas e as dores, exercícios físicos, enfaixamento compressivo e drenagem são recomendados.
É uma doença crônica, pode durar anos ou até mesmo a vida inteira do paciente. A doença se manifesta pelo acúmulo de líquido intersticial e alterações teciduais ocasionados por uma insuficiência da circulação linfática. O edema resultante apresenta características próprias que o diferencia daqueles decorrentes de outras manifestações.
Os principais sintomas irão aparecer na pele no paciente, a pele ficará com aspecto de casca de laranja ou pequenos crescimentos e relevos na pele.
Estimativas do Linfedema:
- O linfedema congênito ocorre em 1 a cada 6.000 nascimentos.
- Os linfedemas em pessoas jovens, estão presentes em cerca de 1,8% dos homens e 12,4% das mulheres.
- 20% das mulheres operadas por câncer de mama desenvolvem linfedema secundário do membro superior, sendo fatores de risco a obesidade, radioterapia, disfunção articular do ombro e infecções.
- 20% da população do planeta vive em áreas endêmicas de filariose linfática, portanto, sob risco de desenvolvimento da doença.
- 15% da população mundial possui distúrbios linfáticos.
Como prevenir o linfedema?
Para prevenir e diminuir as chances de avanço da doença, é recomendado drenagem linfática, que, ao estimular o sistema linfático afetado, ajuda no funcionamento de sua função. E além disso existem cuidados básicos, como evitar esforços no braço ou perna afetados, não cruzar as pernas ao sentar e proteger a região de impactos, isto porque os membros inchados ficam mais passíveis de infecções. E até arranhões, picadas de insetos, micoses, podem levar ao agravamento da doença.
Qual o tratamento para o linfedema?
Atualmente não podemos afirmar que existe um melhor método de tratamento do linfedema crônico. Alguns pacientes beneficiam-se através da drenagem linfática manual, que estimula o sistema linfático enfraquecido, através da realização de massagens.
Outros métodos terapêuticos incluem exercícios específicos e localizados, que são realizados com a utilização de meias ou ligaduras de compressão e a utilização de bombas externas para ajudar no movimento dos líquidos ao longo do corpo. Não existe um medicamento que cure o linfedema. A cirurgia poderá ser recomendada para remover o tecido em excesso, se o membro se tornar de tal forma grande e pesado que venha a interferir na capacidade de se mover.
O que são doenças vasculares?
As doenças vasculares são todas doenças que alteram a integridade dos vasos sanguíneos. Elas podem ser causadas por genética ou herança familiar, por hábitos de vida nocivos ou até pela forma como trabalhamos, medicações e traumas acidentais também podem comprometer nossos vasos.